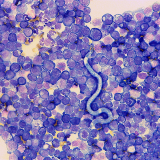
Il versamento cavitario è una raccolta patologica di liquido nella cavità pleurica, addominale e pericardica. E’ da considerarsi una condizione patologica sistemica e/o localizzata, causata da malattie gravi ed al tempo stesso è causa di quadri clinici che spesso ne rilevano la presenza.
La citologia esfoliativa, la branca di citologia che studia le cellule che si raccolgono spontaneamente in un liquido, è indispensabile ad una corretta valutazione del liquido in esame e diventa diagnostica per alcuni versamenti come quello neoplastico ed infiammatorio settico, attenzione però, non sempre le neoplasie esfoliano cellule nei liquidi e non sempre gli agenti patogeni (batteri, protozoi, parassiti) si rilevano all’osservazione microscopica, pertanto la loro presenza nei versamenti è indicativa di patologia specifica, ma l’assenza o mancata evidenza, non la esclude.
L’accurata valutazione citologica non può prescindere da una ottimale conservazione della morfologia cellulare, per tal motivo è fondamentale allestire tempestivamente vetrini del liquido prelevato tal quale, ciò al fine di ridurre le alterazioni artefattuali, proporzionali al tempo in cui le cellule rimangono immerse nei liquidi a causa della pressione osmotica e delle variazioni di pH a cui sono sopposte.
Spesso la cellularità dei liquidi è ridotta, per questo è importante valutare anche preparati citologici citoconcentrati, ottenuti mediante citocentrifuga/camera di sedimentazione (gold standard), in alternativa utilizzando una centrifuga comune, con la quale, rispettando tempi e velocità adeguate (5 min/1500 rpm), si possono ottenere ottimi preparati; ciò è importante soprattutto per alcuni versamenti neoplastici che esfoliano poche cellule o per la ricerca di agenti patogeni specifici. Nel caso ci si avvalga di laboratori esterni per l’analisi dei versamenti cavitari, per quanto precedentemente detto, talvolta è più proficuo allestire in ambulatorio i preparati citologici citoconcentrati dei liquidi, anche se con centrifuga comune, piuttosto che in laboratorio con mezzi più sofisticati, quando i campioni, per problemi di ordine logistico, pervengono allo stesso laboratorio dopo molte ore dal prelievo. Altra metodica utile per concentrare le cellule di un liquido, in particolare per i versamenti emorragici, è l’allestimento di buffy coat con centrifuga da microematocrito.




Classificare un versamento è molto utile per comprendere i meccanismi fisio-patologici che ne hanno determinato la formazione e quindi risalire alla causa ed alla patologia sottostante, in sostanza alla diagnosi.
Per la classificazione non è sufficiente la valutazione citologica, il liquido deve essere sottoposto a valutazioni fisico-chimiche e biochimiche che si eseguono sul surnatante dello stesso e per alcuni tipi di versamento hanno maggiore specificità della valutazione morfologica delle cellule, esempio tipico è il trasudato povero di proteine, la cui componente cellulare è tendenzialmente aspecifica, fondamentale invece è la quantità di proteine e la conta cellulare.
La classificazione dei versamenti ha subito nel tempo molte rivisitazioni, basate fondamentalmente sui cut-off di peso specifico, proteine totali, conta cellulare.

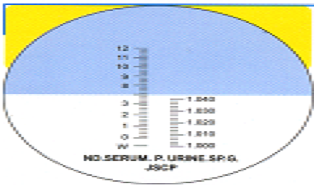

Sulla base di questi parametri e sulla valutazione citologica, attualmente si classifica il versamento in:
- Trasudato povero di proteine: è la conseguenza di una ipoalbuminemia, causata da perdita di proteine gastroenterica/epatica/renale

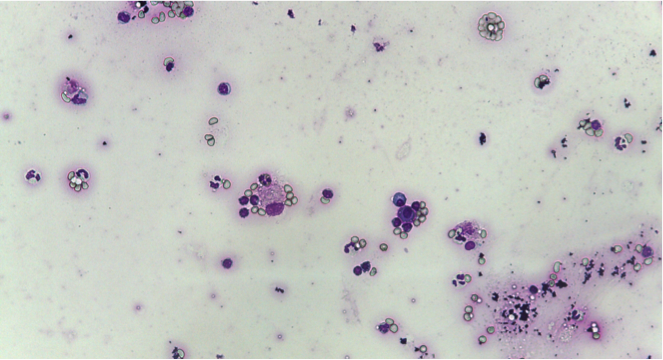
- Trasudato ricco di proteine (ex trasudato modificato): determinato da tutte le cause responsabili di aumento della permeabilità vascolare o della pressione idrostatica, quindi numerose, tra le più comuni, patologie cardiovascolari, ipertensione portale, torsione di organi toraco-addominali, neoplasia, ovviamente in tal caso la diagnosi definitiva richiede l’integrazione ed il supporto di anamnesi, clinica ed approfondimenti di diagnostica per immagini

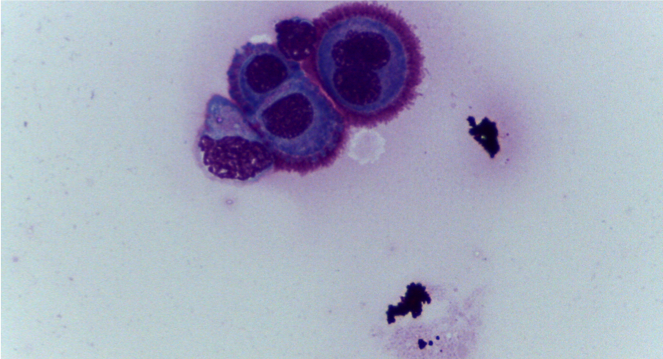
- Essudato: neutrofilico settico da trauma da morso (gatti +++), corpi estranei perforanti (esofago e intestino +++), ferite penetranti, interventi chirurgici, infezioni sistemiche (polmonite, gastroenterite) o ascessi splancnici (prostata, fegato), ulcerazione e rottura della parete gastroenterica o asettico (pancreatite, parassiti/cestodi, rottura d’organo come la cistifellea o la vescica); essudato misto con marcata componente macrofagica che ne suggerisce la cronicità o cause infettive (micobatteri, nocardia/actinomiceti), miceti e protozoi (criptococco, leishmania); eosinofilico (mastocitoma splancnico, migrazioni parassitarie, filariosi cardio-polmonare)
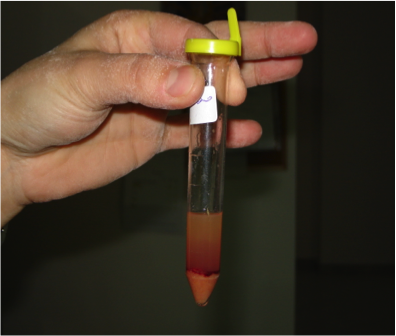
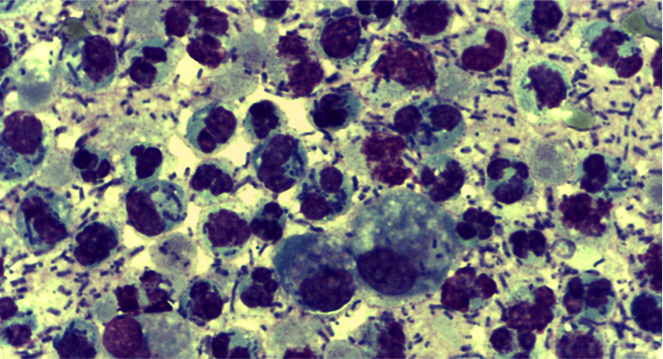
- V. linfocitico (chiloso e non chiloso): per ostruzione meccanica o funzionale del flusso linfatico con aumento della pressione e fuoriuscita di linfa a causa di trauma, cardiopatie congestizie, granuloma/massa neoplastica intracavitaria, idiopatico

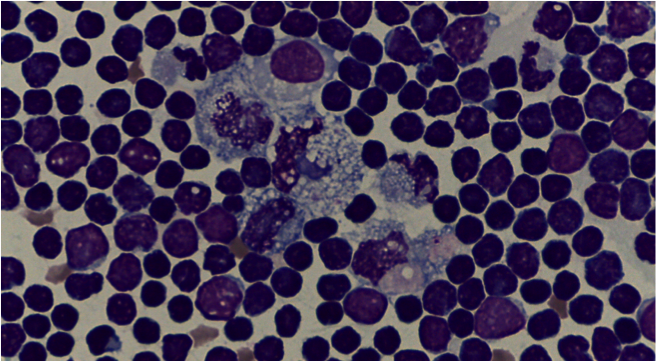
- V. emorragico per coagulopatia, trauma o neoplasia responsabili di rottura di grossi vasi/organi splancnici (milza +++)
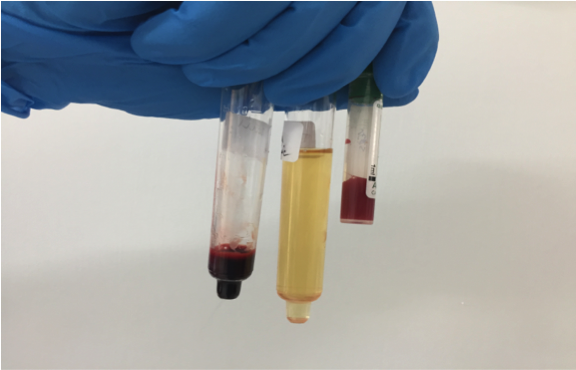
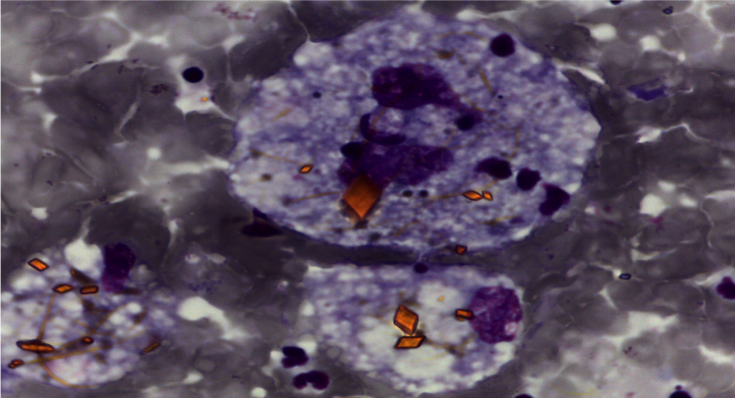
- V. neoplastico: neoplasie a cellule rotonde, carcinoma, sarcoma, mesotelioma
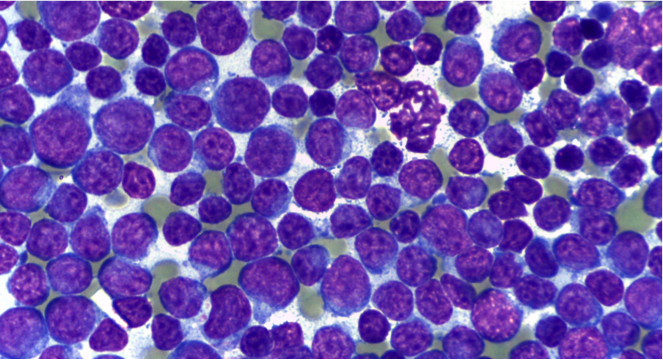
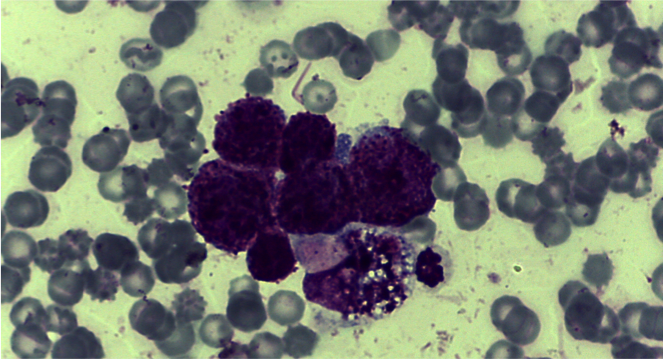
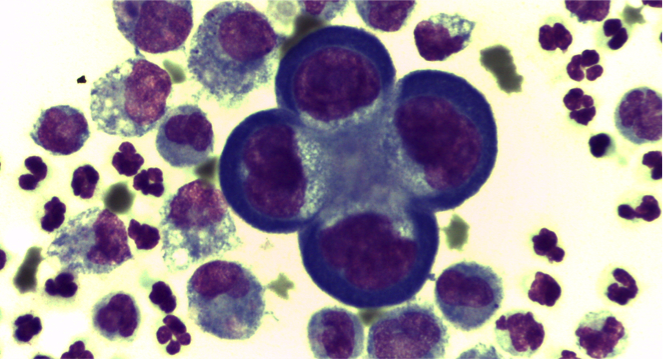
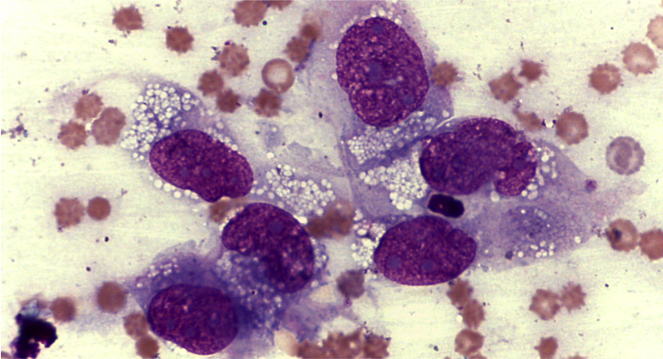
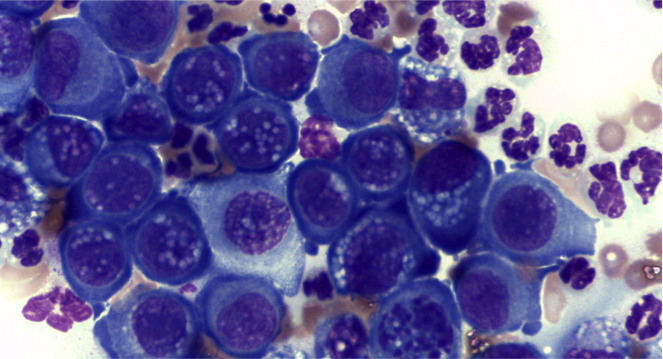
Inquadrare il nostro versamento in tale classificazione, pertanto, ci consente spesso di risalire alla causa che lo ha determinato o quanto meno a ridurre le diagnosi differenziali. La classificazione dei versamenti, tuttavia, non deve essere interpretata rigidamente. Tipico esempio è la neoplasia. I meccanismi responsabili di versamenti in corso di neoplasia sono diversi e molteplici, pertanto definiamo il versamento neoplastico quando il tumore esfolia cellule nella cavità e possiamo vederle al microscopio. Tuttavia la neoplasia può essere responsabile della formazione di un trasudato povero o più spesso ricco di proteine, per processi di stasi vascolare e/o linfatica, di un versamento emorragico per rottura di vasi sanguigni o di organi splancnici, pensiamo all’emangiosarcoma splenico, che come la gran parte delle neoplasie mesenchimali esfolia poco o affatto, o ancora può dare origine ad un essudato settico, es. peritonite per rottura della parete intestinale infiltrata da cellule neoplastiche o ad un versamento linfocitico/chiloso come quello che spesso determina il linfoma mediastinico a causa della compressione esercitata sul dotto toracico. In tutti questi casi, non parleremo di versamento neoplastico, se non vediamo cellule atipiche nel nostro versamento, sebbene la causa primaria dello stesso sia una neoplasia.
Alcuni versamenti pur rientrando nella classificazione precedente sono conseguenze di patologie specifiche, tra questi:
- uroperitoneo (raccolta di urina in addome) causato da rottura delle vie urinarie, che inizialmente può presentarsi come trasudato, poi per azione irritante dell’urina può trasformarsi in essudato anche, talora, settico in concomitanza di una infezione delle vie urinarie
- versamento biliare secondario a rottura della cistifellea o del dotto biliare, inizialmente trasudato, poi essudato per azione irritante della bile (peritonite chimica) infine essudato settico
- versamento chiloso trasudato ad alto contenuto proteico con elevata concentrazione di trigliceridi
È quindi di grande utilità diagnostica integrare:
- esame fisico-chimico (aspetto, peso specifico, Hct per versamenti emorragici, proteine totali, conta cellulare)
- esame citologico
- valutazioni biochimiche:
- urea, creatinina, potassio: uroperitoneo
- bilirubina: peritonite biliare
- colesterolo e trigliceridi e loro rapporto: chilotorace/chiloaddome
- lipasi totale: essudato da pancreatite sottostante
- glucosio: essudato settico, diminuzione per consumo da parte di batteri
Per una corretta interpretazione è indispensabile rapportare tali parametri agli stessi sierici. Pensiamo ad es. alla diagnosi di uroperitoneo, non è sufficiente avere i marker renali altissimi nel versamento poiché il paziente potrebbe essere in grave insufficienza renale e quindi avere gli stessi marker in concentrazione elevata nel sangue, in tal caso, per meccanismi di riequilibramento le concentrazioni di tali marker potrebbero risultare sovrapponibili nel sangue e nel versamento, decisamente più utile è il rapporto tra la creatinina del versamento e la creatinina sierica che deve essere >2, quindi decisamente più elevata nel versamento. Ciò detto vale per tutti i parametri sopraelencati. Tali determinazioni vanno eseguite inevitabilmente o preferenzialmente su campioni tal quale, privi di EDTA.
Sui versamenti cavitari è possibile eseguire altre procedure finalizzate ad aumentare la sensibilità e la specificità diagnostica. Nel gatto, in particolare per la diagnosi di FIP:
- elettroforesi del versamento: inversione del rapporto A/G e aumento delle frazioni alfa 2 e delle gammaglobuline, è un pattern caratteristico di FIP, sovrapponibile a quello sierico
- sierologia (IFAT) sul versamento: titoli anticorpali elevati (>1:3200)
- biologia molecolare (PCR)

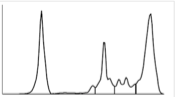
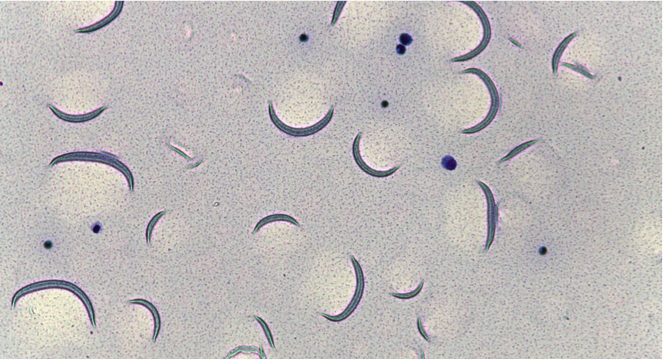
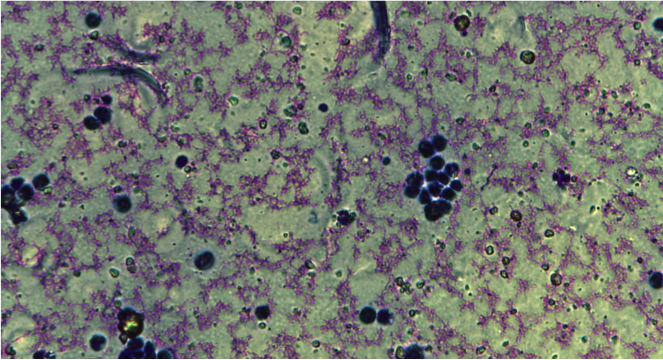
La diagnosi di FIP in vita notoriamente è molto complessa e necessita dell’integrazione dell’anamnesi, dei segni clinici e di più esami di laboratorio; la diagnosi di certezza infatti, richiede l’ausilio dell’esame necroscopico, istologico ed immunoistochimico. Tuttavia l’esame del versamento, nella forma umida della malattia ovviamente, integrata di valutazione citologica caratteristica, concentrazione proteica e test suindicati associato ad imprescindibili contestuali esami ematochimici, rappresenta un valido supporto alla diagnosi.
Esame batteriologico: per gli essudati si possono eseguire colture batteriche per microrganismi aerobi ed anaerobi e/o micotiche, su materiale prelevato in contenitore sterile, ovviamente precede altre manipolazioni. E’ raccomandabile anche in assenza di evidente presenza di batteri; ricordiamo possibili falsi negativi a causa di trattamenti antibiotici precedenti o in corso o se gli agenti eziologici sono batteri anaerobi ed il prelievo e la manipolazione del campione vengono effettuati non rispettano l’anaerobiosi. Si raccomanda l’utilizzo di appositi contenitori (porta F) provvisti di tappo perforabile, in modo che il liquido, introdotto direttamente con siringa, non venga a contatto con l’aria che non consentirebbe la crescita di microrganismi batterici microaerofili ed anaerobi.


Biologia molecolare (PCR): per la ricerca di agenti infettivi specifici
Citometria a flusso: per fenotipizzazione di disordini proliferativi
Concludendo… l’esame dei versamenti cavitari è uno strumento di diagnosi importantissimo ed irrinunciabile e necessita dell’integrazione di diverse procedure di laboratorio. Rappresenta materiale prezioso, pertanto va trattato con cura, secondo i criteri suindicati perché possa essere un esame performante e possa fornirci informazioni utili a determinarne le cause sottostanti.
Il materiale liquido deve raggiungere il laboratorio nel più breve tempo possibile se non si possono allestire i vetrini in ambulatorio.
Inviamo:
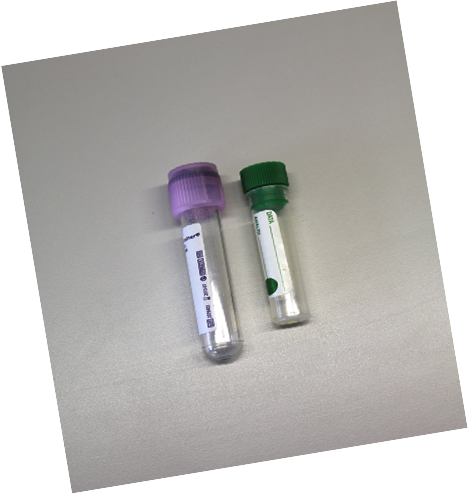
- CAMPIONE DI LIQUIDO IN PROVETTA CON ANTICOAGULANTE K3 EDTA: conta cellulare con contaglobuli
- CAMPIONE DI LIQUIDO IN PROVETTA DA SIERO SENZA GEL SEPARATORE: ps, PT (refrattometro/spettrofotometro), parametri biochimici e allestimento di campioni citoconcentrati (N.B. il gel separatore delle provette da siero “intrappola” le cellule del campione spontaneamente sedimentato, inoltre il materiale gelatinoso contenuto nelle provette, inevitabile contaminante dei preparati citoconcentrati, crea artefatti inficiando una corretta valutazione morfologica!)
- 2-3 STRISCI ALLESTITI DA MATERIALE FRESCO
- CAMPIONE DI SIERO PER LA DETERIMINAZIONE DEI PARAMETRI SOPRAINDICATI DA CONFRONTARE CON GLI STESSI DEL VERSAMENTO
- SCHEDA DI ACCOMPAGNAMENTO COMPLETA DI SEGNALAMENTO, ANAMNESI, DATI CLINICI, ESITO DI ESAMI DI DIAGNOSTICA PER IMMAGINI

PER QUANTO IL LABORATORIO, AI FINI DI AUMENTARE LE POSSIBILITA’ DIAGNOSTICHE, UTILIZZI UN PANNELLO STANDARD DI TEST IN FUNZIONE DELLA SEDE DEL VERSAMENTO (TORACICO, ADDOMINALE, PERICARDICO), INDICARE IL SOSPETTO DIAGNOSTICO E’ MOLTO UTILE AL PATOLOGO! INDIRIZZA LA SCELTA DI EVENTUALI TEST AGGIUNTIVI DA ESEGUIRE SUL CAMPIONE.
Testo a cura di: Paola Ghergo

Bibliografia:
- RL Cowell, RD Tyler, JH Meinkoth, DB DeNicola. Diagnostic cytology and hematology of the dog and cat. Mosby Elsevier, 2008.
- RE Raskin, DJ Meyer. Canine and feline cytology: a color atlas and interpretation guide. Elsevier, 2016.
- N Bauer, A Moritz. Flow Cytometric analysis of effusions in dogs and cats with the automated haematology analyser ADVIA 120. Vet Rec. 156(21):674-8, 2005.
- MD Ruiz, F Vessieres, GR Ragetly, JL Hernandez. Characterization of and factors associated with causes of pleural effusion in cats. J Am Vet Med Assoc. 253(2): 181-187, 2018.
- A Guija de Arespacochaga, KM Hittmair, I Schwendenwein. Comparison of lipase activity in peritoneal fluid of dogs with different pathologies – a complementary diagnostic tool in acute pancreatites? J Vet Med A Physiol Pathol Clin Med. 53(3): 119-22, 2006.